Met osteochondrose van de wervelkolom zijn velen niet bekend van populaire versnellingen van het tv -scherm, maar uit hun eigen trieste ervaring. Statistieken zijn hard: tot 80% van de bevolking lijdt aan deze kwaal, die ook aanzienlijk jonger is. Als eerdere klachten over problemen in de wervelkolom voornamelijk tot de oudere generatie behoorden, is nu de osteochondrose van kinderen niet langer iemand meer verrast. En de schuld van een sedentaire levensstijl en de zo -aangedane "voordelen van beschaving".
Osteochondrose van de cervicale wervelkolom is polietiologisch een progressieve ziekte die zich manifesteert door degeneratie van de tussenwervelschijven en dystrofie van het ligamentaire apparaat van de wervelkolom. Iedereen kent de symptomen uit de eerste hand, maar deze kennis is fragmentarisch; We zullen proberen ze te structureren, en praten over de principes van diagnose en behandeling van osteochondrose van de cervicale wervelkolom.
De oorzaken van osteochondrose
Medische wetenschap kan niet ondubbelzinnig antwoorden, daarom treedt osteochondrose voor. Het is betrouwbaar bekend dat de sedentaire levensstijl dat een moderne persoon vatbaar is voor de progressie van deze ziekte negatief beïnvloedt. Het is interessant dat zowel hypodynamie als kolossale ladingen van atleten leiden tot proxy van schijven. Een erfelijke factor speelt een leidende rol. De volgende redenen worden onderscheiden:
- Herintende geschiedenis belast;
- obesitas;
- Hypodynamie;
- metabole stoornissen in het lichaam;
- traumatische schade aan de wervelkolom;
- lange statische overbelastingen en werk geassocieerd met het tillen van gewichten (werken op de computer, gewichtheffen, mijnwerkers, verhuizers, enz.);
- Scoliose;
- disfunctionele omgevingssituatie;
- platte voeten en zwangerschap;
- Hypothermie en stress, die vaak exacerbaties van de ziekte veroorzaken.
Er zijn verschillende neurologische syndromen:
- schouder -schouderperiartritis;
- wortel;
- hart;
- Vail slagadersyndroom.
Schouder -schouder periartritis. Het wordt gekenmerkt door pijn in de nek, schouder, schoudergewricht. De leidende neurogene contractuur van het schoudergewricht wordt gevormd, wat beschermend van aard is, omdat het de axillaire zenuw beschermt tegen stretching (antalgische pose). Met deze positie zijn de spieren rondom het gewricht in spanning. De ernst van het pijnsyndroom hangt af van de mate van verergering van osteochondrose: van een lichte beperking van de amplitude van bewegingen in het gewricht tot de zogenaamde "bevroren schouder", wanneer bewegingen ernstige pijn veroorzaken. De pijn wordt intenser wanneer de schouder wordt omgeleid en uitgesproken, omdat het deze bewegingen zijn die de spanning van de axillaire zenuw verbeteren.
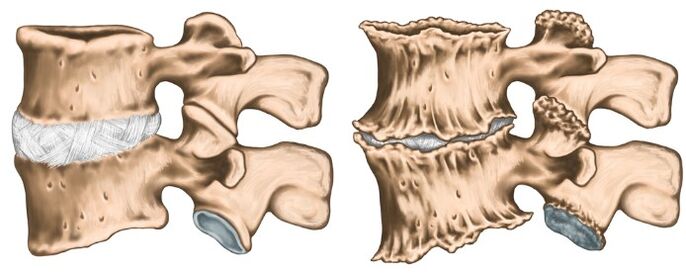
Royshift -syndroom (cervicale radiculiet). Meestal gebeurt met cervicale osteochondrose. Tegelijkertijd wordt de wervelkolom van de spinale zenuw geperst vanwege de "verzakking" van de tussenwervelschijven, evenals vanwege de groei van osteofieten of uitsteeksel van de schijven in de laterale richting. Het pijnsyndroom is specifiek: intens branden, scheuren, dringende pijn, die ook intensiveert wanneer de patiënt zijn hoofd beweegt. Antalgische pose wordt ook opgemerkt in de nekspieren, ze zijn scherp gespannen en pijnlijk, het volume van bewegingen is beperkt. Er is pijn in de achterkant van het hoofd, de nek, de voorkast, de schouder, tussen de schouderbladen. Verstoring van gevoeligheid door het type "half-jacket met korte mouwen" is kenmerkend.
Cardiaal syndroom. De naam van het syndroom is verantwoordelijk voor zichzelf: het klinische beeld lijkt erg op de angina pectoris. In dit geval is er geen organische schade aan het hart, op het hoogtepunt van het pijnsyndroom, worden schendingen van coronaire bloedstroom door ECG niet gedetecteerd en worden dergelijke patiënten goed verdragen. Een typisch kenmerk met angina pectoris: de pijn vindt plaats na het nemen van nitraten, en in het geval van osteochondrose verandert niet en stoort lange tijd. In tegenstelling tot angina pectoris is de lokalisatie van pijn voornamelijk in het hart aan de linkerkant. Met irritatie van de wortels van segmenten C8 - T1 zijn ritmestoornissen in de vorm van tachycardie en extrasystole mogelijk. Dit is niet te wijten aan schade aan het geleidende systeem van het hart, maar met een schending van de sympathieke innervatie van de hartspier (extracardiale schade). Bij de differentiële diagnose van angina pectoris en hartsyndroom is de leiding het feit dat de patiënt, naast cardiale klachten, de toename van pijn in het schoudergewricht en de nek geassocieerd met tillen of harde bewegingen opmerkt.
Vail slagadersyndroom. De wervelslagader vindt plaats in een kanaal gevormd door gaten in de transversale processen van de wervels. Deze slagader is gekoppeld, hij is verantwoordelijk voor de bloedtoevoer naar de hersenen. Dienovereenkomstig beïnvloedt elke vernauwing van dit kanaal zeer negatief de voeding van hersenweefsel. Het syndroom van de wervelslagader ontwikkelt zich direct bij de compressie van de slagader zelf als met irritatie van de sympathische nerveuze plexus, die er omheen ligt. De pijn in deze pathologie brandt of pulseert in het occipitale gebied met spreiding naar whisky, tutorial bogen, kraaien. Het ontstaat aan beide en aan beide kanten. Patiënten associëren meestal verergering met de aandoening na slaap in een niet -fysiologische pose, reizen in transport, lopen. Met uitgesproken symptomen, gehoorverlies, duizeligheid, lawaai in de oren, misselijkheid, braken, bewustzijnsverlies en toenemende bloeddruk zijn mogelijk. Dergelijke symptomen zijn niet specifiek en lijken erg op klachten in de hersenbericht. Deze pathologie wordt gekenmerkt door het syndroom van de Sixtijnse kapel: een flauwvallen die optreedt wanneer je het hoofd terugvalt (ernstige hersenischemie). Hij werd beschreven door bezoekers van de Sixtijnse kapel in het Vaticaan toen ze de fresco's in haar bogen onderzochten. Het is ook mogelijk om te vallen zonder bewustzijnsverlies met scherpe bochten van het hoofd.
Zoals elke diagnose in de geneeskunde, wordt de diagnose van osteochondrose vastgesteld op basis van klachten van patiënten, anamnese van de ziekte, klinisch onderzoek en hulpmethoden. X -Ray van de cervicale wervelkolom in directe en laterale projecties wordt uitgevoerd, indien nodig in speciale posities (met een open mond). Tegelijkertijd zijn experts geïnteresseerd in de hoogte van de tussenwervelschijven, de aanwezigheid van osteofieten. Van moderne onderzoeksmethoden worden IAMR- en CT -onderzoek gebruikt, waardoor het mogelijk is om de diagnose het meest nauwkeurig te verifiëren. Naast de vermelde methoden van aanvullend onderzoek, kunnen overleg van gerelateerde specialisten (cardioloog, oogarts, neurochirurg) nodig zijn en het onderzoek van de neuroloog is gewoon van vitaal belang. De neuroloog houdt zich bezig met de behandeling van osteochondrose, dus na het onderzoeken van de patiënt zal hij naar eigen goeddunken het nodige minimumonderzoek voorschrijven.
Behandeling van osteochondrose
Osteochondrose is een polyetiologische ziekte, want één therapiekuur is niet genezen. Je kunt geen "magische pil" drinken en alles zal voorbijgaan, het is noodzakelijk om je levensstijl fundamenteel te veranderen, omdat de trigger hypodynamie is. De meest tastbare resultaten zijn gemakkelijker te bereiken in de beginfase van de ziekte, wanneer de klachten minimaal zijn en er geen compressiesyndromen en de spinale slagader zijn. In het acute stadium van de ziekte, wanneer de volgende groepen geneesmiddelen uitgesproken pijn worden voorgeschreven: het pijnsyndroom wordt uitgesproken:
- Therapeutische paravertebrale blokkade (om pijn en verwijdering van spierkrampen te verlichten);
- NSAIDS;
- zalven die NSAID's en reflexactie bevatten;
- spierverslappers;
- B Vitamines V.
Naarmate het ontstekingsproces afneemt en de verlichting van het pijnsyndroom, gaan ze door naar de behandeling van fysio-therapie. Meestal worden de volgende technieken gebruikt:
- lasertherapie;
- elektroforese;
- acupunctuur;
- Trainingstherapie;
- therapeutische massage;
- Handmatige therapie.
Het is belangrijk om te begrijpen dat osteochondrose verloopt met perioden van exacerbatie en remissie, daarom is het erg belangrijk om de oorzaak te beïnvloeden en het onderzoek niet te behandelen.






























